Entrevista con el Dr. Parés - La enfermedad a fondo.
Quines són les malalties biliars inflamatòries?
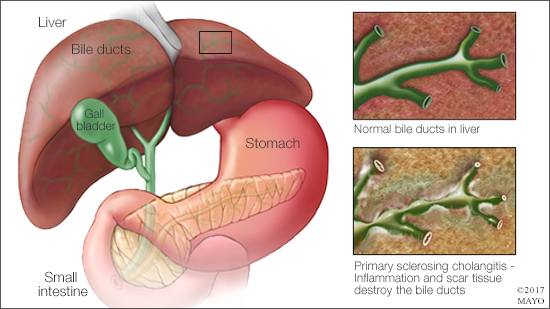
Las enfermedades biliares inflamatorias, como su nombre indica, se caracterizan por una inflamación de los conductos biliares, es decir de los conductos encargados de eliminar la bilis del hígado. Estas enfermedades aparecen generalmente en sujetos adultos, aunque algunas también pueden manifestarse en niños, y básicamente son la Colangitis Biliar Primaria (CBP), la colangitis esclerosante primaria (CEP), y las formas mixtas de hepatitis autoinmune (HAI) con una preferente afección de los conductos biliares. Hay otras enfermedades menos corrientes como la ductopenia idiopática del adulto que también deben tenerse en cuenta.

¿Cuál es la diferencia entre CBP, CEP, HAI y hepatitis víricas?
En primer lugar debo señalar que las hepatitis virales crónicas, ocasionadas por los virus de las hepatitis B y C se manifiestan de una forma totalmente distinta a las enfermedades inflamatorias biliares. Las hepatitis virales crónicas suelen descubrirse en un paciente a quien se halla de forma incidental un aumento de las transaminasas, o en algunos casos se diagnostican después de que hayan presentado una primera manifestación de una descompensación de una cirrosis hepática. Las hepatitis crónicas por virus raras veces tienen un componente inflamatorio biliar.
Por el contrario, las enfermedades inflamatorias biliares crónicas tienen unos rasgos comunes, cuando son sintomáticas y que son el reflejo de la incapacidad para que la bilis llegue al intestino. En las formas más claras el paciente suele tener cansancio (astenia), prurito (picor en la piel, que a veces es muy pronunciado e impide conciliar el sueño), y cuando la enfermedad está más avanzada pueden notar un color amarillento de la piel y de los ojos (los médicos lo llamamos ictericia), una orina de color oscuro como de café (lo denominamos coluria) y unas heces menos coloreadas de lo normal (hipocolia). Sin embargo, hoy en día la mayoría de enfermos se diagnostican al encontrar una anomalía en una analítica practicada de rutina, por otros motivos. En esta analítica se detecta un aumento de la fosfatasa alcalina y de gamma glutamil transferasa, y menos acusado de las transaminasas.
La hepatitis autoinmune suele caracterizarse por un notable aumento de transaminasas, y puede ser muy sintomática con marcado malestar general, pérdida de peso e incluso fiebre. Cuando hay un marcado componente inflamatorio que afecta a los conductos biliares también puede ocasionar los signos y síntomas de las enfermedades inflamatorias biliares propiamente dichas.
¿Puede decirnos el predominio de cada una de estas enfermedades en España? ¿Es el mismo que en otros países europeos?
Las enfermedades inflamatorias biliares están consideradas como enfermedades raras. De hecho hasta hace pocos años sólo se diagnosticaban en hospitales muy especializados y cuando la enfermedad ya estaba muy avanzada. Actualmente se conocen mucho más y el propio médico de familia puede sospechar su existencia. A pesar de que se diagnostican mucho mejor y con mayor frecuencia, estas enfermedades son poco comunes en España, si lo comparamos con países del norte de Europa y con América del Norte.
En relación a la CBP hay varios estudios epidemiológicos realizados en España en las décadas de los 80 y 90 que mostraron una prevalecía muy baja en comparación a otros países, aunque la incidencia (nuevos casos diagnosticados) iba en aumento. No tenemos datos actuales, pero la impresión general de los médicos que nos dedicamos a esta enfermedad es que la incidencia ha aumentado, en parte porque se hay un mayor índice de sospecha y en consecuencia se diagnostican más enfermos.
La CEP es muy poco frecuente en España. En uno de los pocos estudios epidemiológicos mundiales sobre esta enfermedad, uno de los cuales es español, se observó hace más de 10 años que la CEP es muy poco frecuente en España, sobre todo si lo comparamos con otros países del norte de Europa. Así puedo indicarles que en un estudio conjunto cooperativo realizado en hospitales de Noruega, Suecia, Reino Unido, Italia y España, se observó que el número de pacientes de los dos países mediterráneos (Italia y España) fue muy inferior al del resto de países, especialmente de Noruega y de Suecia. De hecho, según refieren los médicos escandinavos, la CEP es la primera razón de trasplante hepático en aquellos países.

¿Puede hablarnos de los tratamientos disponibles para estas enfermedades?
Todavía no conocemos la causa de estas enfermedades y en consecuencia no hay ningún tratamiento específico. De todas formas en los últimos 15 años se han conseguido notables logros sobre el tratamiento de estas enfermedades, especialmente la CBP. Sabemos que la administración prolongada de ácido ursodesoxicólico tiene un claro efecto beneficioso en unas dos terceras partes de los enfermos con CBP, que este medicamento retrasa la progresión de la enfermedad hacia una cirrosis, y que los pacientes que lo toman tienen una esperanza de vida muy superior a la que tenían antes. Este ácido a dosis más altas parece ser, en parte, beneficioso en la CEP, pero los resultados no son tan optimistas como en la CBP.
Además hay tratamientos para controlar, impedir la aparición de complicaciones o mejorarlas. Hay datos claros sobre los efectos beneficiosos de la administración de calcio y vitamina D así como de algunos fármacos como los bisfosfonatos para impedir la pérdida o aumentar la masa ósea (mejorar la osteoporosis) en estos pacientes. De hecho la reducida masa ósea y la mayor tendencia a la osteoporosis se relacionan con la gravedad y duración de la enfermedad. También hay tratamientos orientados a tratar el prurito, que en ocasiones en refractario a cualquier procedimiento, y que representa una mala calidad de vida para estos enfermos.
El dolor articular (artralgia) no es raro en las mujeres que tienen una Colangitis Biliar Primaria aunque, a menudo, estas artralgias sean similares a las observadas en las mujeres de la misma edad que no tienen la enfermedad. En un estudio que hicimos en el hospital Saint Antoine, pusimos de manifiesto que las artralgias no eran más frecuentes en los enfermos con Colangitis Biliar Primaria. Por ello, las artralgias pueden deberse a la artrosis o a otros mecanismos y no deben atribuirse erróneamente a la enfermedad.
¿Cuáles son los síntomas de la CBP y de la CEP?
En la actualidad la mayoría de pacientes con CBP o CEP se diagnostican después de hallarles una alteración en una analítica rutinaria, y en consecuencia no tienen síntomas. Cuando hay síntomas, los más frecuentes en la CBP son cansancio, prurito y si la enfermedad está más avanzada pueden tener un color amarillento de la piel y ojos, orina oscura y deposiciones de color más claro. En ocasiones también hay xantelasmas (depósitos de grasas en los párpados) o xantomas (depósitos de grasa en otras partes del cuerpo, especialmente en codos y rodillas). También puede haber un aumento del color de la piel, pero esta situación es muy infrecuente en la actualidad. Ocasionalmente hay molestias en el lado derecho de la barriga, debajo de las costillas.
En la CEP hay las mismas manifestaciones, si bien es menos frecuente el depósito de grasa en la piel y tampoco suele haber aumento de coloración de la piel. LA CEP suele asociarse a una enfermedad inflamatoria intestinal (70% de los casos) y por tanto pueden tener síntomas propios de estas enfermedades como cuadros diarreicos y otras molestias derivadas de la enfermedad intestinal. En la CEP también pueden aparecer cuadros de dolor en el lado derecho del abdomen, con fiebre e ictericia (color amarillo), debido a una sobreinfección bacteriana.
¿Cuál es su diagnóstico?
El diagnóstico de seguridad de la CBP sólo puede hacerse mediante una biopsia hepática (punción del hígado con obtención de una pequeña cantidad de material para el análisis microscópico) que muestra las lesiones típicas o compatibles con la enfermedad. De todas formas hay una elevada probabilidad de que se trate de esta enfermedad, cuando, además de las alteraciones clínicas y analíticas, se detectan los anticuerpos antimitocondriales tipo M2, que son específicos de la CBP. La presencia de estos anticuerpos puede ser el único indicador de la presencia de la enfermedad.
Para el diagnóstico de la CEP se precisa una imagen radiológica que muestre la afección de los conductos biliares de mayor tamaño, incluso de los que desembocan en el duodeno. El procedimiento más usado, en el momento actual, es la colangio-resonancia magnética que ha sustituido a la colangiografía endoscópica retrógrada, que era el procedimiento invasivo habitual que se ha utilizado hasta hace pocos años. Cuando la enfermedad afecta a conductos biliares de menor tamaño el diagnóstico sólo puede establecerse mediante biopsia hepática.
¿Hay novedades relativas a los tratamientos y los medios de seguimiento de la progresión de la enfermedad?
La mayor novedad respecto al tratamiento es la constatación de que la administración prolongada de ácido ursodesoxicólico impide la progresión de la CBP en aproximadamente dos terceras partes de los casos. Como decía anteriormente, además estos pacientes que responden al tratamiento tienen una excelente probabilidad de supervivencia, comparable a la de la población normal. En el momento actual se están observando ciertos efectos de otros fármacos, pero están en fase de investigación.
Para la CEP el tratamiento con ácido ursodesoxicólico no es tan eficaz, y se necesitan dosis más altas. En estos casos se ha propuesto que la combinación con un antibiótico podría mejorar la enfermedad, pero no hay datos suficientes para asegurarlo.
Respecto a la forma de seguimiento de las enfermedades, el mejor procedimiento es la biopsia hepática. Se trata de un procedimiento no invasivo, y por tanto no suelen hacerse biopsias con mucha frecuencia. Un método alternativo de seguimiento es la realización de ecografías abdominales de forma periódica que permite evaluar si el paciente desarrolla manifestaciones que indican la progresión. En la actualidad se está investigando la utilidad de otros procedimientos no invasivos como el Fibroscan.
¿Qué es el fibro-scan?
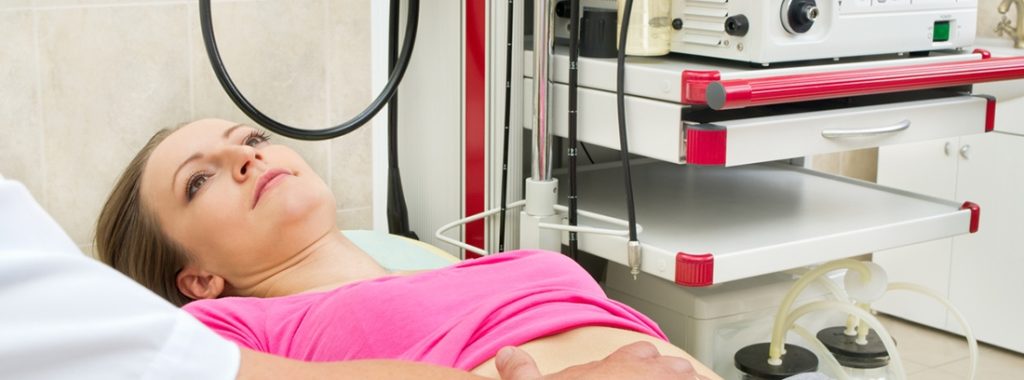
Es un método no invasivo para medir la dureza del hígado, y en consecuencia el grado de cicatrices que se han producido en el hígado como consecuencia de la inflamación crónica producida por la enfermedad. Es un sistema muy nuevo del cual todavía se tiene poca información en las enfermedades hepáticas, pero los resultados de la medición están claramente relacionado con la gravedad de la fibrosis en los pacientes con hepatitis crónica por virus C. Nosotros lo estamos evaluando en pacientes con CBP y los datos preliminares son muy alentadores.

¿Cuáles son sus ventajas comparado con la biopsia hepática?
La ventaja principal del Fibroscan en comparación a la biopsia, es que se trata de un procedimiento no invasivo. No es necesario pinchar, ni incluso una inyección de anestesia, y por tanto no representa ningún riesgo para el enfermo. Debido a esto, puede repetirse cuantas veces se requiera ya que es, como por ejemplo, medir la presión arterial.
¿Se hacen investigaciones a nivel español y a nivel internacional sobre las enfermedades biliares inflamatorias?, ¿De qué tipo? Y ¿Cuáles son los resultados?
Les malalties inflamatòries biliars constitueixen un dels camps de recerca hepatològica a nivell internacional i també a nivell espanyol. De fet, en els últims anys s’han aconseguit notables avenços en la història natural i pronòstic d’aquestes malalties la qual cosa ha permès conèixer amb molta fiabilitat quan cal plantejar-se un trasplantament hepàtic. També s’han fet força avenços en la diagnosi de la malaltia, i en el tractament. A Espanya hi ha diversos grups que investiguen sobre aquestes malalties i han aportat dades molt rellevants sobre aspectes diagnòstics i terapèutics, tant de la malaltia de base com de les conseqüències de la colèstasi crònica. La contribució espanyola ha estat important. En aquest sentit, el primer estudi que va demostrar que l’àcid ursodesoxicòlic prevenia la progressió de la CBP va ser un assaig terapèutic en el qual va col·laborar un nombre important d’hospitals espanyols.
